युद्ध र वार्ताजस्तै नाकाबन्दी पनि सफल हुनेछैन
- बैशाख ५, २०८३
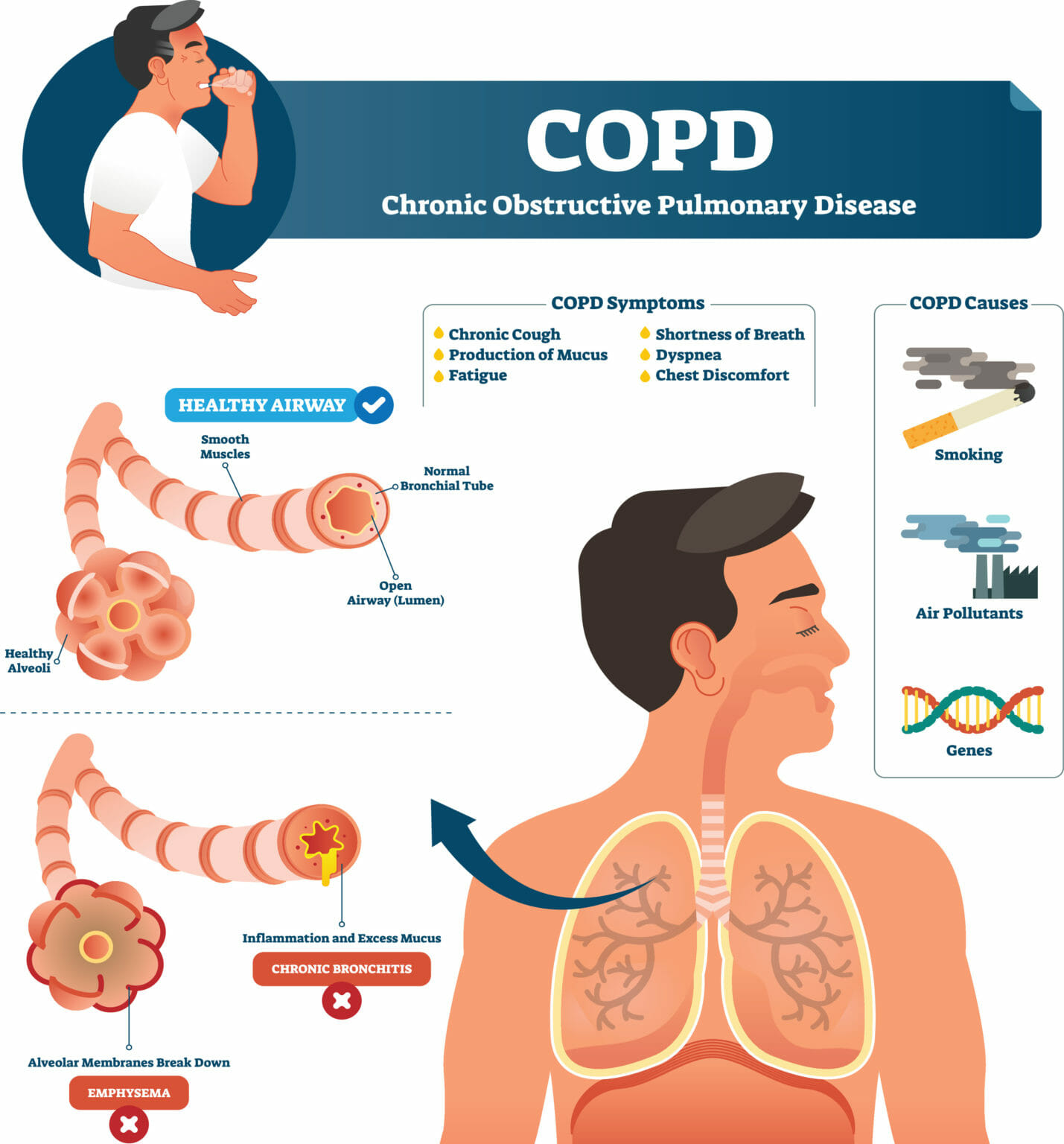
नेपालमा पुरानो श्वासप्रश्वाससम्बन्धी रोग अर्थात् क्रोनिक अब्स्ट्रक्टिभ पल्मोनरी डिजिज
(सीओपीडी) को भार दिनानुदिन गहिरिँदो देखिन्छ । स्वास्थ्य अनुसन्धान परिषद् (एनएचआरसी) र ग्रुलोबल बर्डन अफ डिजिज (जीबीडी) २०१९ को प्रतिवेदनअनुसार नेपालमा कुल मृत्युमध्ये ७० प्रतिशतभन्दा बढी मृत्यु नसर्ने रोगका कारण भएको देखिन्छ । तीमध्ये मुटुसम्बन्धी रोगले करिब २४ प्रतिशत र सीओपीडीले २१ प्रतिशत जनशक्ति गुमाएको छ । यो तथ्याङ्क स्वयम्मा एउटा चेतावनी हो कि नेपालजस्तो मध्यम आय भएका देशहरूमा श्वासप्रश्वाससम्बन्धी रोग अब केवल वृद्धहरूमा सीमित नरही, एक सार्वजनिक स्वास्थ्य सङ्कट बन्दै गएको छ ।
सीओपीडी सामान्यतया फोक्सोको दीर्घकालीन क्षति र श्वासप्रश्वासको कठिनाइसँग सम्बन्धित छ । रोगको मुख्य लक्षणहरूमा लगातार खोकी लाग्ने, सास फेर्न गा¥हो हुने र सामान्य काम गर्दा समेत थकाई लाग्नेजस्ता समस्या पर्छन् । यो अवस्था दीर्घकालीन हुन्छ र प्रायः उपचार सम्भव हुँदाहुँदै पनि जनचेतना, पहिचान, र समयमै उपचार नपुग्दा रोग गम्भीर चरणमा पुग्ने गर्छ ।
सङ्क्रामक रोगहरूमा जस्तो यो रोगमा एकपटक औषधि सेवन गरेर पूरा निको भने हुँदैन । लामो समयसम्म औषधि सेवन, दैनिकी जीवनको उचित व्यवस्थापन एवम् केही थेरापीको समेत आवश्यकता पर्न सक्दछ ।
नेपालमा सीओपीडीको प्रमुख कारणहरूमध्ये घरेलु वायु प्रदूषण पहिलो स्थानमा आउँछ । दाउरा, गोबर, परालजस्ता परम्परागत इन्धनको प्रयोग अझै पनि ग्रामीण क्षेत्रमा व्यापक छ, जसको सीधा असर विशेषतः महिलाहरूको श्वासप्रश्वास प्रणालीमा पर्ने गरेको छ । त्यस्तै, सहरी क्षेत्रमा भने बाह्य वायु प्रदूषण (सवारी साधन, निर्माण कार्य र इँटाभट्टाहरू) प्रमुख कारक बनेका छन् । अध्ययनहरूमा उल्लेख गरिएको छ कि सहरी वायुमा हुने सूक्ष्म कण (पीएम २.५) को मात्रा विश्व स्वास्थ्य सङ्गठनले निर्धारण गरेको सीमाभन्दा दोब्बरभन्दा बढी छ ।
धूमपान अर्को गम्भीर समस्या हो । विशेषतः पुरुषहरूमा धूमपानको प्रचलन व्यापक छ । अनुसन्धानहरूले देखाएका छन् कि नेपालमा सीओपीडी बिरामीमध्ये झन्डै ६० प्रतिशत हाल पनि धूम्रपान गर्नेहरू हुन् । महिलाहरूमा पनि परोक्ष धूम्रपान
(सेकेन्डहेन्ड स्मोक) को असर गम्भीररूपमा देखिएको छ । यो रोग खासगरी ४० वर्षमाथिका व्यक्तिमा बढी देखिन्छ, तर पछिल्लो समय युवावर्गमा पनि प्रारम्भिक लक्षणहरू देखिन थालेका छन् । यसले जनाइरहेको छ कि जोखिम कारकहरू अझै नियन्त्रणमा छैनन् र समस्या थप जटिल बन्दैछ ।
सीओपीडीको वृद्धिको अर्को खतरनाक पक्ष भनेको यसले अन्य गैर–सङ्क्रामक रोगहरूसँग जोडिएर देखापर्ने प्रवृत्ति हो । उच्च रक्तचाप, मुटु सम्बन्धी रोग, मधुमेह आदिसँग यस रोगको सहअवस्थिति को–मर्विलिटी हुनाले मृत्यु दर अझै उच्च हुने गरेको पाइन्छ । साथै, यसले उत्पादक उमेरका व्यक्तिहरूलाई असर गर्दा राष्ट्रिय श्रमशक्ति र अर्थतन्त्रमा पनि प्रत्यक्ष असर पार्ने गर्छ ।
सन् २०२३ मा जेएएमए नेटवर्क ओपनमा प्रकाशित अध्ययनले २०५० सम्ममा सीओपीडी का समस्याहरू २३ प्रतिशतले बढ्ने भविष्यवाणी गरेको छ । यसले स्पष्ट पार्छ कि नेपालजस्ता मध्यम तथा अल्पविकसित देशहरूमा जोखिम अझ बढी रहन्छ, जहाँ वायु प्रदूषण र स्वास्थ्य सेवा पहुँचको अभाव छ । नेपालमा हालसम्म सीओपीडीका लागि कुनै स्पष्ट नीतिगत कार्यक्रम देखिएको छैन र जनस्वास्थ्यका लागि यो एक मौन महामारी बन्दै गएको सङ्केत मिलेको छ ।
अहिलेको परिस्थितिमा समाधानका उपायहरू बहुआयामिक हुन आवश्यक छ । पहिलो, सार्वजनिक चेतनामूलक कार्यक्रम सञ्चालन गरेर रोगको सुरुवाती लक्षणबारे जानकारी दिनुपर्छ । दोस्रो, स्वास्थ्य संस्थाहरूमा स्पाइरोमेट्रीजस्ता परीक्षण उपकरणहरू सरलरूपमा उपलब्ध गराइनुपर्छ ताकि प्रारम्भिक अवस्थामा रोगको पहिचान गर्न सकियोस् । तेस्रो, वायु प्रदूषण नियन्त्रणका लागि कडाइका साथ वातावरणीय नियमहरूको कार्यान्वयन गरिनुपर्छ । सहरी योजनामा हरियाली प्रवद्र्धन, सार्वजनिक यातायातको सुधार र निर्माण व्यवसायमा धुलो नियन्त्रण अनिवार्य गर्नुपर्ने देखिन्छ ।
सरकार, नागरिक समाज र जनस्वास्थ्यका सरोकारवालाहरूको साझा प्रयासबिनाको सीओपीडी नियन्त्रण असम्भवप्रायः छ । यदि हामीले अहिलेबाटै सतर्कता नअपनाउने हो भने, केही दशकपछि नेपाल दक्षिण एसियामै सीओपीडीको केन्द्र बन्न सक्ने गम्भीर सम्भावना देखिन्छ । त्यसैले, सीओपीडीविरुद्धको लडाइँ अब चिकित्सा क्षेत्रसम्म सीमित नरही, नीतिगत प्राथमिकता र सामुदायिक क्रियाशीलताको सवाल बन्न पुगेको छ ।
(लेखक आयुर्वेद चिकित्सक एवं स्वास्थ्य अनुसन्धानकर्ता हुन् ।)
Leave a Reply